Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Choć zazwyczaj nie są groźne dla zdrowia i często ustępują samoistnie, mogą stanowić źródło dyskomfortu, bólu, a w pewnych sytuacjach wymagać interwencji medycznej. Zrozumienie, czym są kurzajki, jak się je nabywa i jakie mogą nieść konsekwencje, jest kluczowe dla właściwego postępowania. Wirus HPV jest niezwykle rozpowszechniony, a jego obecność w organizmie nie zawsze manifestuje się w postaci widocznych zmian. Większość szczepów wirusa nie jest groźna i organizm potrafi sobie z nimi poradzić. Jednak niektóre typy HPV mogą prowadzić do rozwoju kurzajek, które, choć same w sobie nie stanowią zagrożenia życia, mogą wywoływać problemy estetyczne i fizyczne.
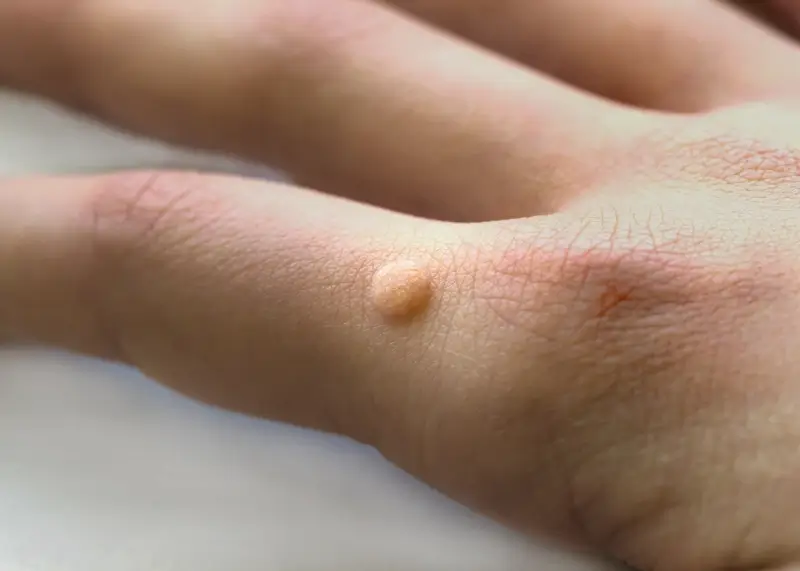
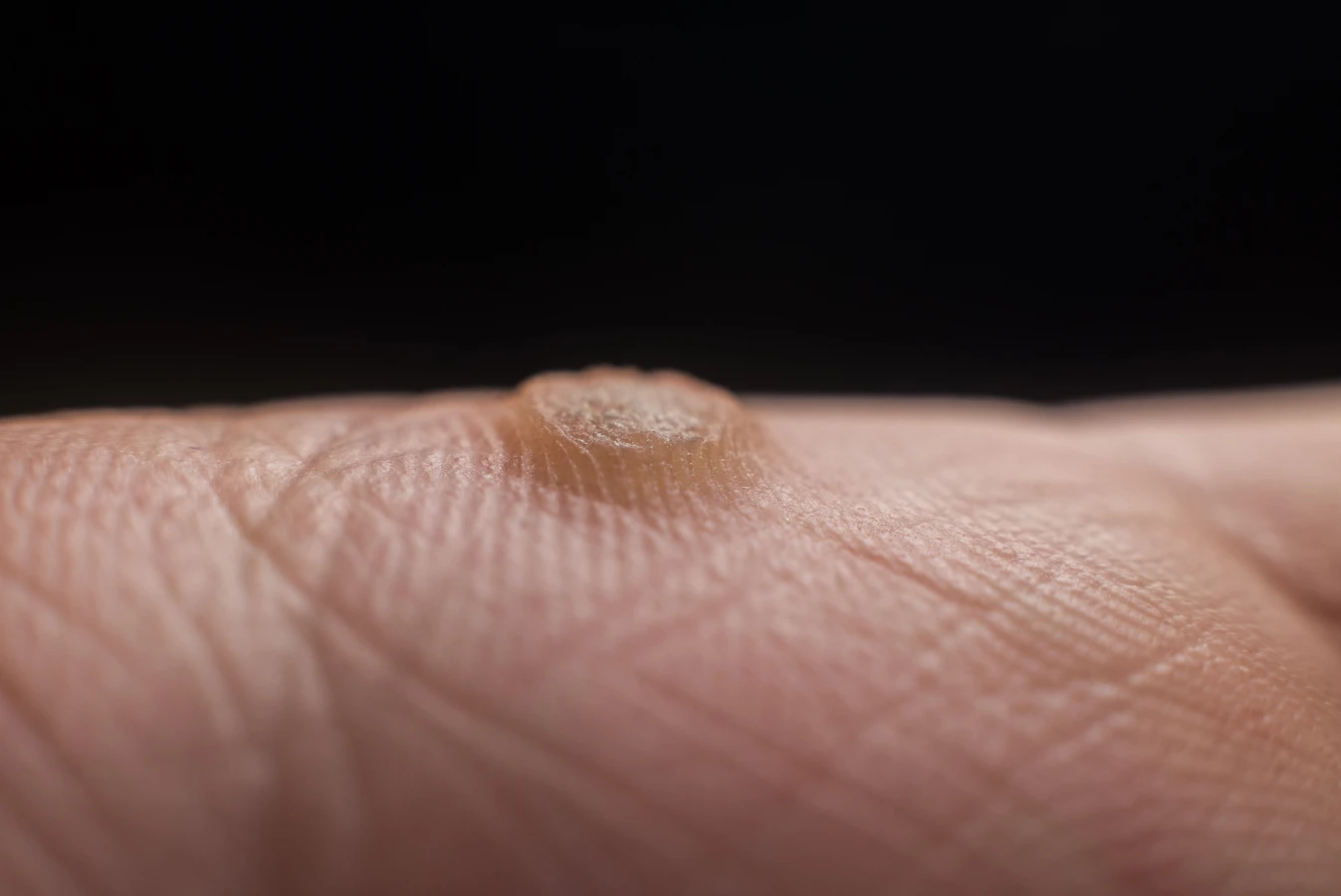
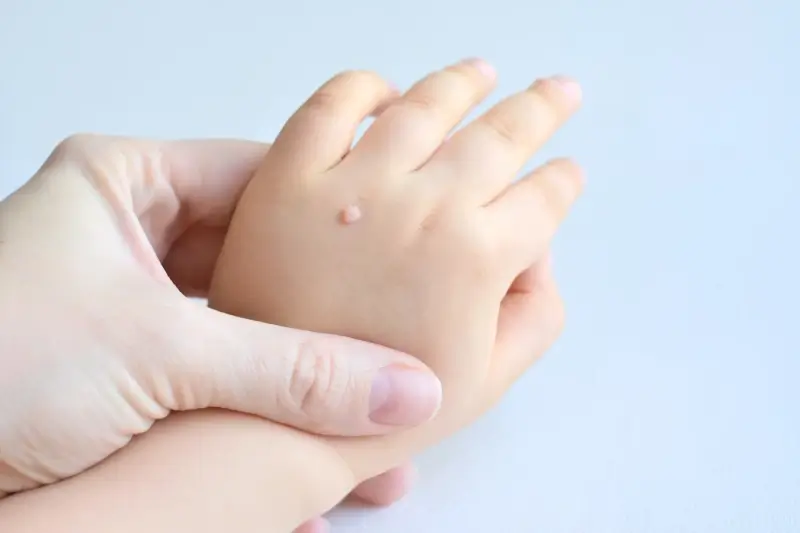
Rozpoznanie kurzajki zwykle nie sprawia trudności. Charakteryzują się one szorstką, nierówną powierzchnią, często przypominającą kalafior. Mogą mieć różny rozmiar i kolor, od cielistego po ciemnobrązowy. Lokalizacja kurzajek jest bardzo zróżnicowana – mogą pojawić się na dłoniach, palcach, stopach (kurzajki podeszwowe), a nawet na twarzy czy narządach płciowych (w tym przypadku mówimy o kłykcinach kończystych, które wymagają odrębnej diagnostyki i leczenia). Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak znamiona czy odciski, co często wymaga konsultacji z lekarzem dermatologiem. Wczesne rozpoznanie i właściwa diagnoza pozwalają na szybsze wdrożenie odpowiedniego leczenia i zapobieganie rozprzestrzenianiu się wirusa.
Zakażenie wirusem HPV następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z przedmiotami, na których wirus przetrwał. Szczególnie narażone są miejsca o podwyższonej wilgotności, takie jak baseny, siłownie czy sauny. Wirus łatwo wnika w skórę przez drobne skaleczenia, zadrapania czy otarcia. Warto podkreślić, że odporność organizmu odgrywa kluczową rolę w walce z wirusem. Osoby z osłabionym układem odpornościowym, np. z powodu chorób przewlekłych czy przyjmowania leków immunosupresyjnych, są bardziej podatne na rozwój i trudniejsze do leczenia kurzajek.
Czy kurzajki są groźne w kontekście ich rozprzestrzeniania się
Jednym z głównych powodów, dla których kurzajki mogą być postrzegane jako problematyczne, jest ich tendencja do rozprzestrzeniania się. Wirus HPV, który jest przyczyną ich powstawania, jest wysoce zaraźliwy. Dotknięcie kurzajki, a następnie innej części ciała lub dotknięcie innej osoby, może prowadzić do przeniesienia wirusa i pojawienia się nowych zmian. To zjawisko, określane jako autoinokulacja, jest szczególnie częste w przypadku kurzajek zlokalizowanych na palcach, gdzie łatwo o kontakt ze skórą twarzy czy innych części ciała. Rozprzestrzenianie się kurzajek może być nie tylko kwestią estetyczną, ale także wpływać na komfort życia i samoocenę osoby zmagającej się z nimi.
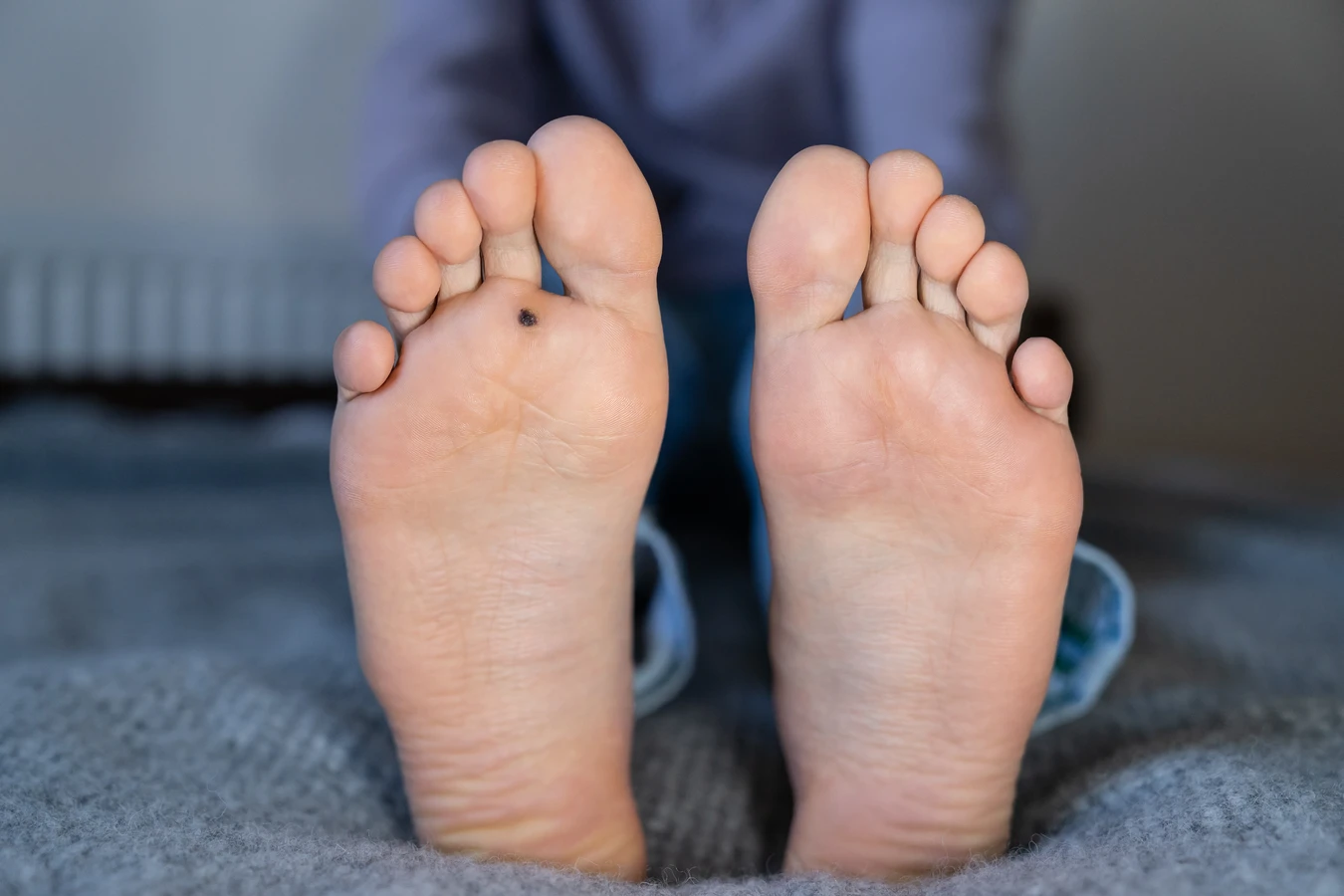
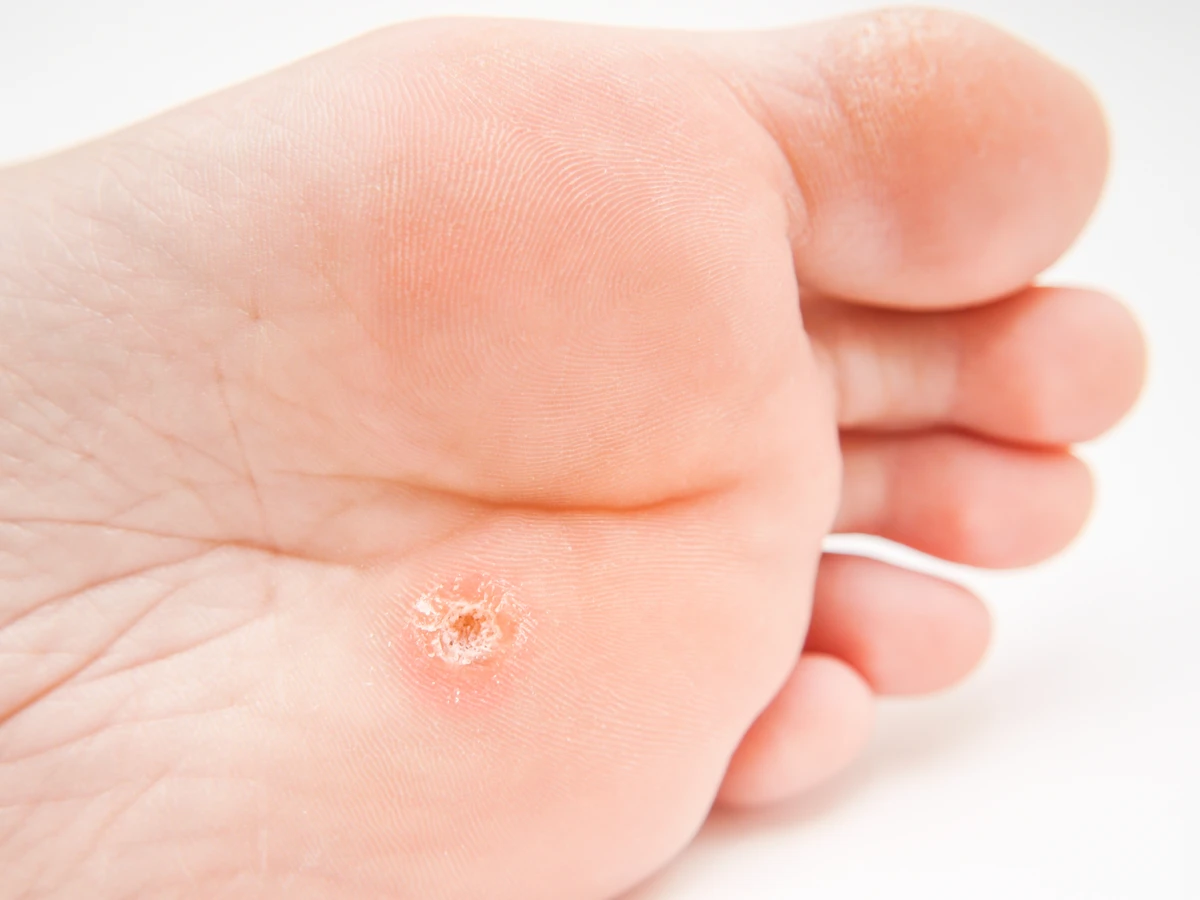
Szczególnie uciążliwe mogą być kurzajki na stopach, znane jako brodawki podeszwowe. Ich rozwój w miejscach obciążonych podczas chodzenia może prowadzić do silnego bólu i dyskomfortu, utrudniając codzienne funkcjonowanie. Nacisk wywierany na kurzajkę podczas stania i chodzenia może sprawić, że stanie się ona bolesna i trudniejsza do leczenia. Ponadto, kurzajki na stopach mogą być trudniejsze do samodzielnego usunięcia ze względu na grubszą warstwę skóry na podeszwach stóp. W niektórych przypadkach, kurzajki mogą nawracać nawet po skutecznym leczeniu, co jest związane z utrzymywaniem się wirusa w organizmie lub ponownym zakażeniem.
Warto również wspomnieć o kurzajkach w okolicy paznokci (brodawki okołopaznokciowe), które mogą być bolesne, powodować stany zapalne wału paznokciowego, a nawet deformację paznokcia. Są one często trudniejsze do usunięcia i mają większą tendencję do nawrotów. W przypadkach, gdy kurzajki są liczne, rozległe lub umiejscowione w miejscach drażliwych, mogą być wskazaniem do wizyty u lekarza. Lekarz będzie mógł ocenić sytuację, postawić trafną diagnozę i zaproponować najskuteczniejszą metodę leczenia, uwzględniając indywidualne potrzeby pacjenta. Pamiętajmy, że niektóre metody domowe mogą być nieskuteczne, a nawet szkodliwe, jeśli nie są stosowane prawidłowo.
Czy kurzajki są groźne dla kobiet w ciąży i innych grup ryzyka
Kobiety w ciąży powinny skonsultować się z lekarzem w przypadku pojawienia się nowych kurzajek lub nasilenia istniejących. Niektóre metody leczenia kurzajek, takie jak krioterapię czy zabiegi laserowe, mogą być przeciwwskazane lub wymagać ostrożności w okresie ciąży. Lekarz może zaproponować bezpieczniejsze alternatywy, takie jak miejscowe preparaty o łagodniejszym działaniu lub po prostu obserwację, jeśli kurzajki nie powodują znaczącego dyskomfortu. Ważne jest, aby nie stosować żadnych leków ani preparatów bez konsultacji z lekarzem prowadzącym ciążę, aby zapewnić bezpieczeństwo zarówno matki, jak i dziecka. Zmiany hormonalne zachodzące w organizmie kobiety w ciąży mogą wpływać na układ odpornościowy, co z kolei może mieć wpływ na aktywność wirusa HPV.
Oprócz kobiet w ciąży, szczególną grupę ryzyka stanowią osoby z osłabionym układem odpornościowym. Dotyczy to pacjentów po transplantacjach narządów, osób zakażonych wirusem HIV, a także osób cierpiących na choroby autoimmunologiczne lub przyjmujących leki immunosupresyjne. U tych osób kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i mieć większą tendencję do nawrotów. W niektórych przypadkach, przewlekłe infekcje HPV, szczególnie tymi typami wirusa, które mają potencjał onkogenny, mogą zwiększać ryzyko rozwoju nowotworów. Dlatego tak ważne jest monitorowanie stanu zdrowia i regularne konsultacje lekarskie u osób z grup ryzyka.
Czy kurzajki są groźne w kontekście rozwoju nowotworów skóry
Większość typów wirusa brodawczaka ludzkiego (HPV), które powodują powstawanie zwykłych kurzajek na skórze rąk i stóp, nie jest związana z rozwojem nowotworów. Są to tzw. typy HPV o niskim ryzyku onkogennym. Jednakże, istnieje ponad 100 typów HPV, a niektóre z nich, zwłaszcza te przenoszone drogą płciową, mają wysoki potencjał onkogenny. Te typy wirusa mogą prowadzić do rozwoju raka szyjki macicy, raka odbytu, raka prącia, raka gardła oraz niektórych nowotworów skóry, zwłaszcza u osób z osłabioną odpornością.
Kurzajki, które pojawiają się na skórze, rzadko ewoluują w kierunku złośliwych zmian nowotworowych. Istnieją jednak pewne rzadkie schorzenia, takie jak rogowiec dłoni i stóp (epidermodysplasia verruciformis), które są spowodowane specyficznymi typami HPV i predysponują do rozwoju raka skóry, zwłaszcza w obszarach narażonych na promieniowanie UV. Osoby z tym schorzeniem wymagają ścisłego monitorowania dermatologicznego i ochrony przeciwsłonecznej. Warto podkreślić, że przypadki te są bardzo rzadkie i nie dotyczą większości osób zmagających się z pospolitymi kurzajkami.
Największe ryzyko onkologiczne wiąże się z zakażeniem wirusem HPV przenoszonym drogą płciową, które manifestuje się jako kłykciny kończyste. Niektóre typy HPV, takie jak HPV 16 i 18, są odpowiedzialne za większość przypadków raka szyjki macicy. Regularne badania cytologiczne (test Pap) u kobiet są kluczowe w wykrywaniu zmian przednowotworowych i wczesnych stadiów raka szyjki macicy. U mężczyzn, choć ryzyko nowotworów jest niższe, również istnieje związek między niektórymi typami HPV a rakiem prącia czy odbytu. Szczepienia przeciwko HPV są skuteczną metodą profilaktyki zakażeń tymi typami wirusa, które mają potencjał onkogenny.
Czy kurzajki są groźne i jakie są skuteczne metody leczenia
Podsumowując, kurzajki same w sobie zazwyczaj nie są groźne dla zdrowia, jednak mogą powodować dyskomfort fizyczny i psychiczny, a także stanowić źródło infekcji dla innych osób. Skuteczność leczenia zależy od wielu czynników, w tym od lokalizacji kurzajki, jej wielkości, liczby zmian oraz indywidualnej odpowiedzi immunologicznej pacjenta. Istnieje szereg metod leczenia, które można podzielić na domowe sposoby, preparaty dostępne bez recepty oraz terapie przepisywane przez lekarza. Warto pamiętać, że leczenie kurzajek może wymagać cierpliwości i konsekwencji, a nawroty są możliwe.
Metody domowe, takie jak stosowanie kwasu salicylowego w plastrach czy roztworach, mogą być skuteczne w przypadku mniejszych i mniej uporczywych zmian. Należy jednak stosować je ostrożnie, aby nie uszkodzić zdrowej skóry wokół kurzajki. Inne popularne metody, takie jak oklejanie kurzajki taśmą klejącą, nie mają potwierdzonej skuteczności naukowej, ale niektórzy pacjenci zgłaszają zadowalające rezultaty. Zawsze warto skonsultować się z farmaceutą przed zastosowaniem jakichkolwiek preparatów dostępnych bez recepty, aby dobrać odpowiedni produkt i dowiedzieć się o potencjalnych skutkach ubocznych.
W przypadku bardziej uporczywych kurzajek lub gdy domowe metody okazują się nieskuteczne, konieczna może być wizyta u lekarza dermatologa. Lekarz może zaproponować profesjonalne metody leczenia, takie jak:
- Krioterapię (wymrażanie kurzajki ciekłym azotem),
- Elektrokoagulację (wypalanie kurzajki prądem),
- Laseroterapię (usuniecie kurzajki za pomocą lasera),
- Kwasowe preparaty na receptę (np. trichlorooctowy lub salicylowy w wyższym stężeniu),
- Immunoterapię (stymulowanie układu odpornościowego do walki z wirusem).
Wybór metody leczenia zależy od indywidualnej sytuacji pacjenta i powinien być zawsze podejmowany po konsultacji z lekarzem. Niezależnie od wybranej metody, kluczowe jest przestrzeganie zaleceń lekarza i dbanie o higienę, aby zapobiec nawrotom i rozprzestrzenianiu się infekcji. Pamiętajmy, że nawet po skutecznym usunięciu kurzajki, wirus HPV może nadal być obecny w organizmie, co oznacza, że nowe zmiany mogą pojawić się w przyszłości.