Kurzajki, znane również jako brodawki, to powszechnie występujące zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich powstawanie jest ściśle związane z infekcją wirusową, a konkretnie z wirusami brodawczaka ludzkiego (HPV). Te mikroskopijne organizmy atakują komórki naskórka, prowadząc do ich nadmiernego rozrostu i charakterystycznego wyglądu kurzajki. Zrozumienie mechanizmu powstawania tych zmian jest kluczowe dla skutecznego zapobiegania i leczenia.
Wirus HPV jest bardzo powszechny i istnieje ponad sto jego typów. Niektóre z nich są odpowiedzialne za powstawanie kurzajek, podczas gdy inne mogą prowadzić do poważniejszych schorzeń, takich jak rakowiaki czy nowotwory. Wirusy te przenoszą się poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zakażonymi powierzchniami, takimi jak podłogi w publicznych prysznicach, basenach czy siłowniach. Uszkodzona skóra, nawet drobne skaleczenia czy otarcia, stanowi bramę dla wirusa.
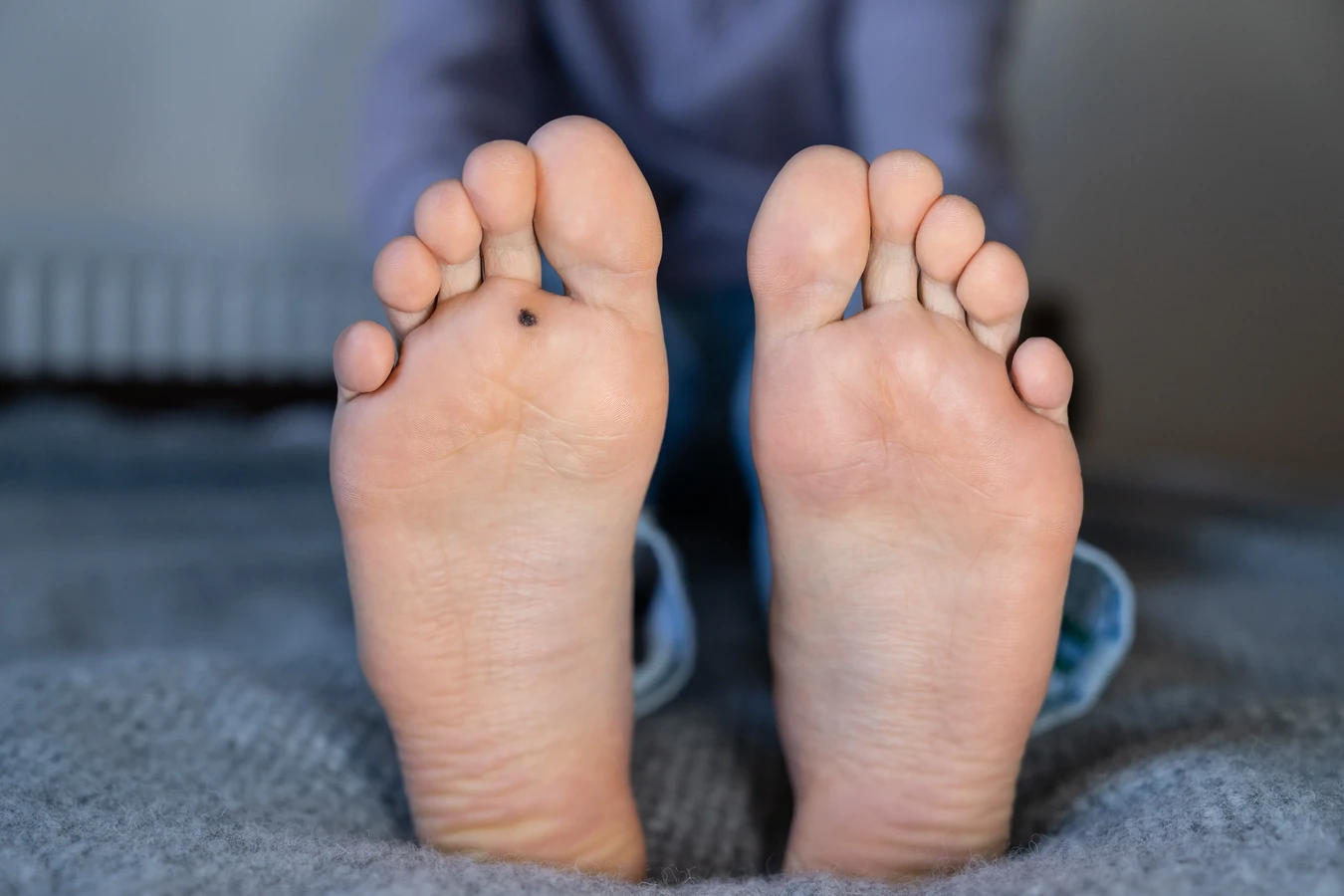
Rozpoznanie kurzajki zazwyczaj nie sprawia większych trudności. Mają one zróżnicowany wygląd w zależności od lokalizacji i typu wirusa. Najczęściej są to twarde, szorstkie narośla o nieregularnej powierzchni, przypominającej kalafior. Mogą być cieliste, białawe, szarawe, a czasem nawet ciemniejsze. W niektórych przypadkach widoczne są drobne, czarne punkciki w ich wnętrzu, które są wynikiem zakrzepniętych naczyń krwionośnych. Lokalizacja kurzajek jest bardzo zmienna – najczęściej pojawiają się na dłoniach (brodawki zwykłe), stopach (brodawki podeszwowe), twarzy, łokciach czy kolanach. Brodawki podeszwowe, ze względu na nacisk podczas chodzenia, mogą być bolesne i wrośnięte w głąb skóry.
Główne przyczyny powstawania kurzajek wirusowych na ciele
Główną i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Te wszechobecne wirusy atakują komórki nabłonka, powodując ich niekontrolowany wzrost i tworzenie charakterystycznych zmian skórnych. Wirus HPV jest niezwykle zaraźliwy i może przetrwać na powierzchniach przez długi czas, co ułatwia jego rozprzestrzenianie się. Kluczowe dla zakażenia jest jednak uszkodzenie bariery ochronnej skóry. Nawet najmniejsze ranki, skaleczenia, otarcia czy maceracja skóry (np. po długim kontakcie z wodą) mogą stać się drogą wejścia dla wirusa do organizmu.
Warto podkreślić, że posiadanie wirusa HPV nie zawsze oznacza natychmiastowe pojawienie się kurzajek. Układ odpornościowy zdrowego człowieka często jest w stanie skutecznie zwalczyć infekcję, zanim ta zdąży się rozwinąć. Problemy pojawiają się, gdy nasza odporność jest osłabiona. Czynniki takie jak przewlekły stres, niedobory żywieniowe, choroby autoimmunologiczne, przyjmowanie leków immunosupresyjnych (np. po przeszczepach) czy nawet zwykłe przeziębienie mogą obniżyć zdolność organizmu do walki z wirusem, zwiększając tym samym ryzyko rozwoju kurzajek.
Szczególnie podatne na zakażenie HPV i rozwój kurzajek są miejsca, gdzie skóra jest stale narażona na wilgoć i uszkodzenia. Do takich miejsc należą między innymi publiczne baseny, sauny, siłownie, szatnie, a także miejsca, gdzie wiele osób korzysta ze wspólnych ręczników czy obuwia. Dzieci, ze względu na często jeszcze nie w pełni rozwinięty układ odpornościowy i skłonność do zadrapań, są grupą szczególnie narażoną na infekcje wirusowe prowadzące do powstawania kurzajek. Równie istotne jest unikanie obgryzania paznokci czy skórek wokół nich, ponieważ mikro urazy w tej okolicy sprzyjają przenoszeniu wirusa.
Zrozumienie mechanizmu przenoszenia kurzajek i czynników ryzyka
Gdy wirus HPV dostanie się do organizmu, jego celem stają się komórki nabłonka. Wnika do ich wnętrza i wykorzystuje ich mechanizmy do własnego namnażania. W odpowiedzi na infekcję, komórki nabłonka zaczynają się nieprawidłowo dzielić i rosnąć, tworząc charakterystyczną, wyniosłą zmianę, którą nazywamy kurzajką. Czas inkubacji, czyli okres od momentu zakażenia do pojawienia się widocznej kurzajki, może być różny – od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus może się już aktywnie namnażać, przygotowując się do utworzenia widocznej zmiany.
Oprócz bezpośredniego kontaktu, istnieje kilka czynników, które znacząco zwiększają ryzyko rozwoju kurzajek. Należą do nich:
- Osłabiony układ odpornościowy – osoby z obniżoną odpornością, np. po chorobach, w trakcie leczenia immunosupresyjnego, zakażone HIV, czy cierpiące na niedobory żywieniowe, są bardziej podatne na infekcje HPV.
- Uszkodzona skóra – drobne skaleczenia, otarcia, pęknięcia naskórka, a także maceracja skóry (zmiękczenie i osłabienie przez długotrwałe działanie wilgoci) stanowią otwartą drogę dla wirusa.
- Częsty kontakt z wilgocią i ciepłem – miejsca takie jak baseny, sauny, siłownie, w których panuje podwyższona wilgotność i temperatura, sprzyjają zarówno przetrwaniu wirusa, jak i uszkodzeniom skóry.
- Długotrwałe noszenie obcisłego obuwia i skarpet z syntetycznych materiałów – może to prowadzić do nadmiernego pocenia się stóp, maceracji skóry i zwiększonego ryzyka rozwoju brodawek podeszwowych.
- Obgryzanie paznokci i skórek – mikro urazy wokół paznokci stanowią idealne miejsce do zakażenia wirusem HPV, który może być przenoszony z innych części ciała lub od innych osób.
- Współżycie seksualne – niektóre typy wirusa HPV, przenoszone drogą płciową, mogą prowadzić do rozwoju brodawek płciowych (kłykcin kończystych), które wymagają odrębnego leczenia.
Różne typy kurzajek i od czego powstają w konkretnych lokalizacjach
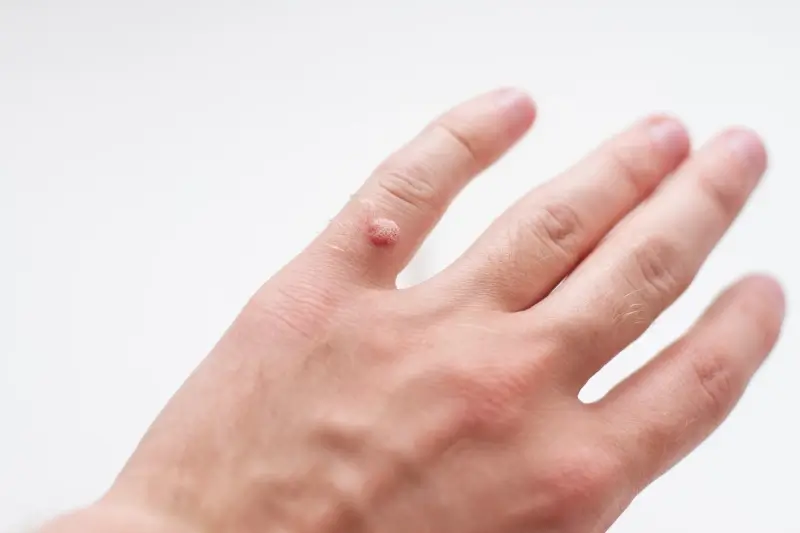
Kurzajki, mimo że wywoływane przez wirusa HPV, mogą przybierać różne formy i pojawiać się w różnych lokalizacjach na ciele, co jest często związane z konkretnym typem wirusa i miejscem infekcji. Zrozumienie tych różnic jest ważne dla właściwej diagnozy i doboru metod leczenia. Brodawki zwykłe, będące najczęstszą formą, zwykle pojawiają się na palcach, dłoniach i stopach. Mają chropowatą, twardą powierzchnię i mogą być cieliste lub lekko brązowe. Ich powstawanie jest związane z bezpośrednim kontaktem ze skórą zainfekowanej osoby.
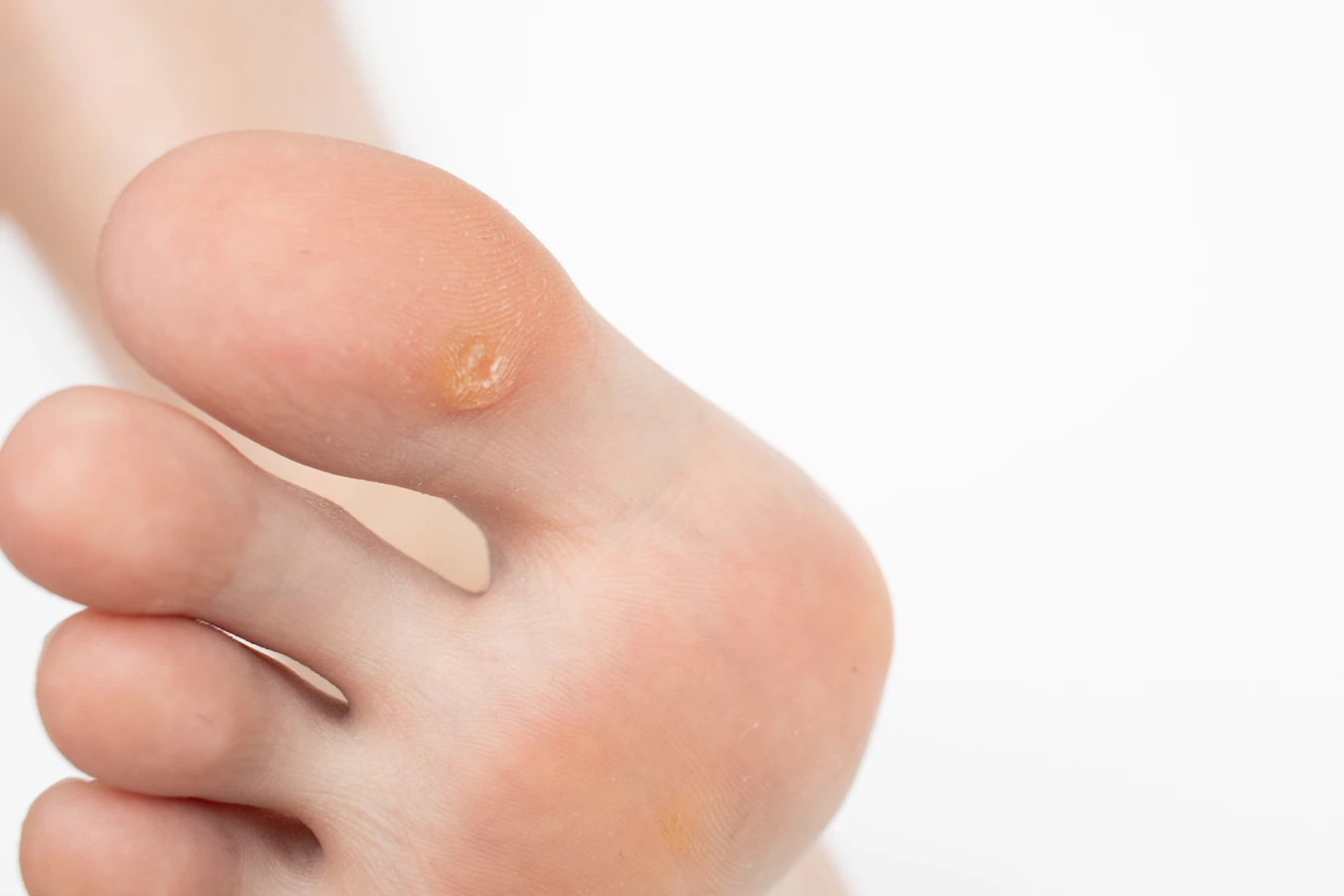
Brodawki podeszwowe, zwane również kurzajkami stóp, lokalizują się na podeszwach stóp, często w miejscach narażonych na ucisk podczas chodzenia. Ze względu na nacisk, mogą być bolesne i wrośnięte w głąb skóry, często przyjmując kształt białych, rogowych zgrubień z widocznymi czarnymi punkcikami w środku. Ich powstawanie jest sprzyjane przez wilgotne środowisko publicznych kąpielisk i szatni, gdzie łatwo o kontakt z wirusem na podłożu.
Innym rodzajem są brodawki płaskie, które zazwyczaj pojawiają się na twarzy, rękach i nogach. W przeciwieństwie do brodawek zwykłych, mają płaską, gładką powierzchnię i są lekko wyniesione ponad poziom skóry. Często są mniejsze i mogą występować w grupach. Ich powstawanie jest związane z typami wirusa HPV preferującymi bardziej delikatną skórę i łatwiejszym przenoszeniem poprzez zadrapania lub kontakt z zakażonymi powierzchniami.
Warto również wspomnieć o brodawkach nitkowatych, które charakteryzują się wydłużonym, nitkowatym kształtem. Zazwyczaj pojawiają się na twarzy, w okolicy ust, nosa i oczu. Ich powstawanie wiąże się z konkretnymi typami wirusa HPV i często dotyczy osób z obniżoną odpornością. Niezależnie od typu, fundamentalną przyczyną powstawania wszelkich kurzajek jest infekcja wirusem brodawczaka ludzkiego.
Profilaktyka przeciwko kurzajkom i ochrona przed ich ponownym pojawieniem się
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem HPV oraz na dbaniu o dobrą kondycję układu odpornościowego. Podstawową zasadą jest unikanie bezpośredniego kontaktu ze zmianami skórnymi podejrzewanymi o bycie kurzajkami. Dotyczy to zarówno kontaktu z osobami zainfekowanymi, jak i dotykania własnych kurzajek, a następnie innych części ciała, co może prowadzić do ich rozsiewu.
Szczególną uwagę należy zwrócić na higienę w miejscach publicznych, gdzie ryzyko zakażenia jest podwyższone. Należy nosić obuwie ochronne w basenach, saunach, szatniach i pod prysznicami. Warto również unikać dzielenia się ręcznikami, ubraniami czy obuwiem z innymi osobami. Po powrocie do domu zaleca się dokładne umycie rąk, zwłaszcza jeśli miały one kontakt z potencjalnie zakażonymi powierzchniami. Ważne jest również dbanie o dobrą kondycję skóry, unikanie jej nadmiernego wysuszania lub przemaczania, a także szybkie opatrywanie wszelkich skaleczeń i otarć.
Kluczową rolę w profilaktyce odgrywa silny układ odpornościowy. Regularna aktywność fizyczna, zbilansowana dieta bogata w witaminy i minerały, odpowiednia ilość snu oraz unikanie przewlekłego stresu to czynniki, które wzmacniają naturalne mechanizmy obronne organizmu. W przypadku osób z grup ryzyka, np. z chorobami przewlekłymi lub obniżoną odpornością, należy zachować szczególną ostrożność. Warto również rozważyć szczepienia przeciwko niektórym typom wirusa HPV, które mogą chronić przed rozwojem brodawek płciowych i niektórymi nowotworami, choć ich wpływ na zapobieganie typowym kurzajkom jest ograniczony.
Jeśli chodzi o ochronę przed ponownym pojawieniem się kurzajek, kluczowe jest całkowite wyeliminowanie wirusa z organizmu. Nawet po skutecznym leczeniu, wirus może pozostać w stanie uśpienia, a kurzajki mogą powrócić przy osłabieniu odporności. Dlatego po wyleczeniu zmian skórnych, należy kontynuować stosowanie zasad profilaktyki, dbać o wzmocnienie odporności i regularnie kontrolować stan skóry.
Kiedy udać się do lekarza w przypadku pojawienia się kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja lekarska jest absolutnie wskazana. Przede wszystkim, jeśli zmiany skórne są duże, liczne, szybko się rozprzestrzeniają lub wywołują silny ból, należy zgłosić się do lekarza pierwszego kontaktu lub dermatologa. Samodzielne próby usuwania dużych lub głęboko osadzonych kurzajek mogą prowadzić do powikłań, takich jak infekcje, blizny czy nawroty.
Szczególną ostrożność powinny zachować osoby cierpiące na choroby przewlekłe, które wpływają na układ odpornościowy, takie jak cukrzyca czy HIV. U tych pacjentów nawet pozornie niegroźne kurzajki mogą stanowić poważniejsze zagrożenie i wymagać specjalistycznego podejścia. Również w przypadku pojawienia się kurzajek w miejscach wrażliwych, takich jak twarz, okolice narządów płciowych, czy na dłoniach i stopach (zwłaszcza u dzieci), zaleca się konsultację lekarską. Niektóre typy brodawek, na przykład te zlokalizowane na twarzy, mogą być trudne do samodzielnego usunięcia bez ryzyka powstania blizn.
Ponadto, jeśli tradycyjne metody leczenia okazują się nieskuteczne, a kurzajki mimo stosowania preparatów dostępnych w aptekach nie znikają, konieczna jest wizyta u specjalisty. Lekarz dermatolog może zaproponować bardziej zaawansowane metody terapii, takie jak krioterapię (wymrażanie), elektrokoagulację (wypalanie), laserowe usuwanie zmian skórnych, czy też leczenie farmakologiczne z wykorzystaniem silniejszych środków.
Ważne jest również, aby nie lekceważyć zmian, które szybko zmieniają swój wygląd, krwawią, swędzą lub bolą. Mogą to być objawy wskazujące na inne schorzenia, a nie typowe kurzajki. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze najlepiej skonsultować się z lekarzem, który postawi trafną diagnozę i zaleci odpowiednie postępowanie. Pamiętajmy, że profilaktyka, w tym dbanie o higienę i wzmacnianie odporności, jest najlepszą metodą na uniknięcie problemów z kurzajkami.
Rola układu odpornościowego w walce z wirusem powodującym kurzajki
Układ odpornościowy odgrywa fundamentalną rolę w zapobieganiu infekcjom wirusowym, w tym tym wywoływanym przez wirusa brodawczaka ludzkiego (HPV), który jest przyczyną powstawania kurzajek. Kiedy wirus HPV dostaje się do organizmu, zadaniem układu immunologicznego jest jego rozpoznanie i zwalczenie. Komórki układu odpornościowego, takie jak limfocyty T i przeciwciała, krążą po organizmie, poszukując obcych patogenów. Po wykryciu wirusa, uruchamiany jest złożony proces jego eliminacji.
W przypadku zdrowej i silnej odporności, wirus HPV może zostać zwalczony na wczesnym etapie, zanim zdąży wywołać jakiekolwiek widoczne objawy, w tym kurzajki. Układ immunologiczny jest w stanie neutralizować cząsteczki wirusa i zapobiegać jego wnikaniu do komórek nabłonka. Nawet jeśli dojdzie do infekcji, dobrze funkcjonujący system obronny często radzi sobie z nią samodzielnie, prowadząc do samoistnego zaniku zmian skórnych po pewnym czasie.
Osłabienie układu odpornościowego znacząco zwiększa ryzyko rozwoju i utrzymywania się kurzajek. Czynniki takie jak przewlekły stres, niedobory żywieniowe, choroby przewlekłe (np. cukrzyca, choroby autoimmunologiczne), przyjmowanie leków immunosupresyjnych, a także wiek (zarówno bardzo młody, jak i podeszły) mogą wpływać negatywnie na zdolność organizmu do walki z wirusem. W takich sytuacjach wirus HPV może łatwiej namnażać się w komórkach skóry, prowadząc do powstawania uporczywych i trudnych do leczenia kurzajek.
Dlatego też, wzmacnianie odporności jest kluczowym elementem profilaktyki i wspomagania leczenia kurzajek. Zdrowa dieta bogata w witaminy (szczególnie C, E, A) i minerały (cynk, selen), regularna aktywność fizyczna, odpowiednia ilość snu, unikanie używek (alkohol, papierosy) oraz redukcja stresu to czynniki, które wspierają prawidłowe funkcjonowanie układu odpornościowego. Utrzymanie go w dobrej kondycji zwiększa szanse na samodzielne zwalczenie infekcji HPV i zapobiega nawrotom kurzajek.
Sposoby leczenia kurzajek i od czego zależy ich skuteczność
Skuteczność leczenia kurzajek zależy od wielu czynników, w tym od typu i lokalizacji zmian, ich wielkości, liczby, a także od ogólnego stanu zdrowia pacjenta i jego układu odpornościowego. Istnieje wiele metod terapeutycznych, od domowych sposobów po procedury medyczne, a wybór najlepszej zależy od indywidualnej sytuacji. Wiele kurzajek, zwłaszcza u dzieci, może ustąpić samoistnie w ciągu kilku miesięcy do dwóch lat, co jest dowodem na działanie układu odpornościowego.
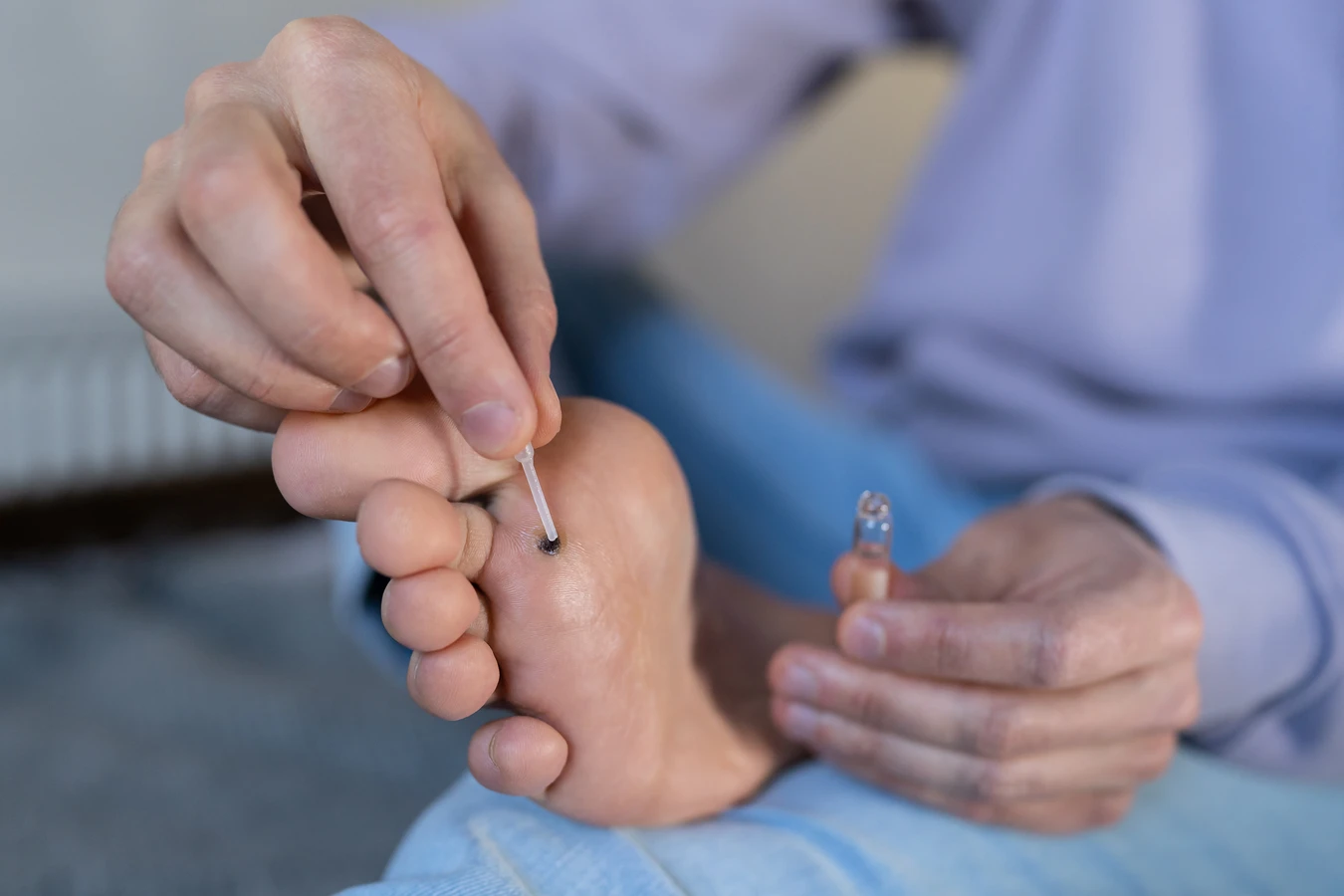
Jedną z najczęściej stosowanych metod leczenia jest terapia miejscowa z wykorzystaniem preparatów zawierających kwas salicylowy lub kwas mlekowy. Działają one złuszczająco, stopniowo usuwając zrogowaciałą tkankę kurzajki. Kuracja taka wymaga systematyczności i cierpliwości, a efekty zazwyczaj pojawiają się po kilku tygodniach. Podobnie działają preparaty z mocznikiem, które zmiękczają i ułatwiają usunięcie zrogowaciałej warstwy.
W aptekach dostępne są również preparaty do krioterapii, które polegają na wymrażaniu zmian za pomocą bardzo niskiej temperatury. Zabieg ten, choć dostępny bez recepty, wymaga ostrożności, aby nie uszkodzić otaczającej skóry. Bardziej zaawansowane metody, wykonywane przez lekarzy, to profesjonalna krioterapia ciekłym azotem, elektrokoagulacja (usuwanie prądem) lub laserowe usuwanie zmian.
W niektórych przypadkach lekarz może zalecić stosowanie leków na receptę, np. preparatów zawierających podofilotoksynę lub inhibitory kalcyneuryny, które działają immunomodulująco. Niekiedy stosuje się również immunoterapię, która ma na celu stymulację układu odpornościowego do walki z wirusem HPV. Oprócz metod miejscowych, kluczowe jest wspieranie organizmu od wewnątrz poprzez wzmacnianie odporności. Ponieważ wirus HPV jest przyczyną kurzajek, a jego eliminacja zależy od sprawności układu immunologicznego, dbanie o ogólny stan zdrowia jest równie ważne jak samo leczenie zmian skórnych.